자가 관리
• 자가혈당측정은 혈당(혈액중의 포도당 농도)이 얼마나 높은지를 간이 혈당측정기를 이용하여 스스로 측정하는 것입니다.
• 자가혈당측정은 중요한 자가관리 수단입니다.
• 자가혈당측정 결과는 당뇨병 관리에 중요한 정보를 제공합니다.
• 자가혈당측정은 혈당조절 정도, 현재의 치료 방법, 저혈당 위험도, 특수 상황(임신, 저혈당 무감지증) 등을 고려해 검사 빈도와 시점을 정합니다.
• 당뇨병 환자는 식전혈당 목표치, 식후혈당 목표치, 당화혈색소 목표치를 알아야 합니다.
• 자가혈당측정이 안 되는 경우에는 오류의 원인을 점검해 정확하게 혈당측정을 해야 합니다.
• 당뇨병 환자의 혈당 변동폭이 크거나 저혈당이 빈번한 경우, 혈당치를 모니터링하기 위해 지속혈당감시장치를 고려할 수 있습니다.
• 인슐린을 투여하는 당뇨병 환자로 국민건강보험공단에 등록된 사람은 당뇨병 소모성 재료 요양비를 지원받을 수 있습니다.
1. 개요
• 자가혈당측정은 중요한 자가관리 수단입니다.
• 자가혈당측정 결과는 당뇨병 관리에 중요한 정보를 제공합니다.
• 자가혈당측정은 당뇨병 치료의 필수 요소로 당화혈색소를 낮추고 혈압, 콜레스테롤 등 대사 위험인자와 건강 행위를 변화시킵니다.
• 규칙적인 자가혈당측정은 효과적인 당뇨병 관리에 도움이 되므로 당뇨병 진단 시점부터 측정합니다.
• 자가혈당측정 결과를 효과적으로 활용하려면 교육이 필요하며, 이후에도 측정 기술, 정확도 등을 주기적으로 점검합니다.
• 자가혈당측정은 그 자체가 혈당을 개선하는 것은 아지만, 당뇨병 환자가 체계적으로 자가혈당측정을 실천하면 혈당을 개선하고 삶의 질을 유지할 수 있습니다. 혈당측정 결과를 기록하고 해석해 생활습관 및 인슐린 용량을 적절히 조절할 수 있습니다.
2. 자가혈당측정의 중요성
자가혈당측정은 혈당조절 목표에 도달했는지 알려줄 뿐 아니라 식사요법, 운동요법, 약물요법이 혈당에 미치는 영향과 효과를 이해하고 조절하는 지표로 사용됩니다. 또한 자가혈당측정은 저혈당을 예방하고 당뇨병의 악화와 합병증 발생을 지연시키는 데 필수적입니다. 하지만 2007년에 발표된 우리나라 당뇨병 관리실태를 보면 자가혈당측정 수행율은 34.9%로 매우 낮습니다.
경구혈당강하제로 혈당을 조절하는 당뇨병 환자가 매일 한 번 이상 자가혈당측정을 실천한 경우와 그렇지 못한 경우를 비교한 연구에서 자가혈당측정을 자주한 환자는 당화혈색소 수치가 0.6% 정도 낮았습니다. 또한 인슐린 치료 중인 제2형 당뇨병 환자 역시 여러 번 자가혈당측정을 한 경우 당화혈색소 수치가 낮다고 보고되었습니다.
자가혈당측정 결과는 당뇨병 관리에 다음과 같이 중요한 정보를 제공합니다.
① 혈당을 목표 범위 내로 유지해 당뇨병의 합병증을 예방할 수 있습니다.
② 저혈당을 확인하고 적절히 대처할 수 있습니다.
③ 고혈당을 확인하고 적절히 대처할 수 있습니다.
④ 식사, 운동, 스트레스에 따른 혈당 반응을 즉각적으로 파악해 좋은 생활습관을 들이는 데 도움이 됩니다.
⑤ 약물요법, 인슐린 주사용량을 조정하는 근거 자료로 의료진과의 진료 및 상담 시 활용할 수 있습니다.
3. 혈당측정 빈도와 시점
• 제1형 당뇨병 또는 인슐린을 사용 중인 제2형 당뇨병 환자는 자가혈당측정을 해야 합니다. 인슐린 치료를 하지 않는 제2형 당뇨병 환자도 혈당조절에 도움이 됩니다.
• 자가혈당측정은 혈당조절 정도, 현재의 치료 방법, 저혈당 위험도, 특수 상황(임신, 저혈당 무감지증) 등을 고려해 검사 빈도와 시점을 정합니다.
• 혈당조절 목표에 도달했는지 확인하기 위해 당화혈색소를 2~3개월마다 측정합니다. 측정 주기는 혈당조절 및 환자 상태 등을 고려해 더 짧거나 긴 간격으로 조정할 수 있으나, 적어도 연 2회는 검사해야 합니다.
• 혈당측정을 언제, 얼마나 자주 할 것인가는 의료진과 상의합니다.
1) 혈당검사 빈도
• 다회 인슐린 주사 또는 인슐린 펌프(목표에 도달한 경우): 3회 이상/일
• 다회 인슐린 주사 또는 인슐린 펌프(목표보다 높은 경우): 7회/일
• 경구혈당강하제 또는 병합요법(목표에 도달한 경우): 1회/일, 혈당 패턴 관리: 1회/주 * 공복혈당이 목표범위 내로 유지되면 식후혈당을 측정합니다.
• 혈당강하제 또는 병합요법(목표보다 높은 경우): 2회/일, 혈당 패턴 관리: 2-3회/주
아침, 점심, 저녁 시간대를 번갈아 가면서 식전, 식후를 모두 측정합니다.
• 약물요법을 하지 않는 경우: 주 1회 이상 혈당을 측정합니다.
2) 혈당검사 시점
자가혈당측정은 매 식사 전후, 취침 전, 새벽 2~3시, 운동 전후, 저혈당 시에 할 수 있으며, 환자 상태에 따라 측정 시기나 횟수를 개별화할 수 있습니다.
(1) 식전혈당
• 식사 전에 혈당을 측정합니다. 단, 약 복용 또는 인슐린 주사 전에 혈당을 측정합니다.
• 아침 공복혈당은 잠자는 동안의 혈당조절 정도와 경구약 또는 인슐린(장시간형)의 효과가 적절한지 파악할 수 있습니다.
(2) 식후 2시간 혈당
• 첫 숟가락을 뜬 시점부터 2시간째 혈당측정을 합니다.
• 식사요법과 운동요법의 효과를 파악할 수 있습니다.
• 식후혈당을 조절하는 경구약 또는 인슐린(초속효성, 혼합형)의 효과가 적절한지 파악할 수 있습니다.
(3) 취침 전 혈당
• 저녁식사의 영향과 경구약 또는 인슐린의 효과가 적절한지 파악할 수 있습니다.
• 취침 전 혈당이 낮으면 알맞은 간식을 섭취해 야간 저혈당을 예방할 수 있습니다.
4. 자가혈당측정 및 기록 방법
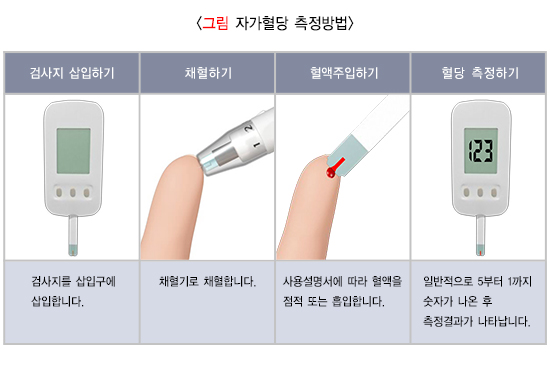
자가혈당측정은 혈당(혈액의 포도당 농도)이 얼마나 높은지를 간이 혈당측정기를 이용해 스스로 측정하는 것입니다. 자가혈당측정기마다 검사지, 검사에 필요한 혈액량, 혈액 주입 방법, 혈당측정 소요시간이 다르므로 올바른 자가혈당측정법을 배워야 합니다.
- 준비물: 자가혈당측정기, 검사지, 채혈기, 채혈침
1) 채혈하기
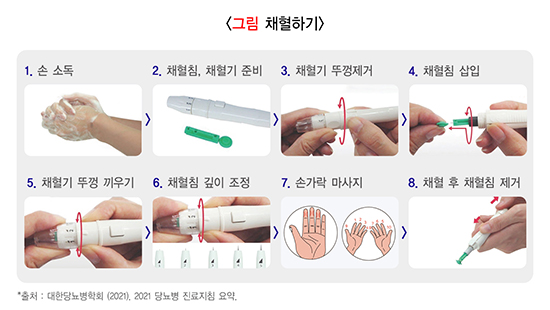
(1) 손 소독
- 손을 따뜻한 물과 비누로 닦고 잘 말립니다.
- 알코올 소독 시에는 알코올을 완전히 말립니다.
(2) 채혈짐, 채혈기 준비
- 채혈기와 채혈침을 준비합니다.
- 채혈기와 채혈침의 종류는 다양합니다.
(3) 채혈기 뚜껑제거
- 채혈기의 뚜껑을 돌려 뺍니다.
(4) 채혈침 삽입
- 채혈침을 장착구 끝까지 삽입하고, 채혈침 앞부분의 보호 마개를 살짝 돌려서 떼어냅니다.
(5) 채혈기 뚜껑 끼우기
- 채혈기의 뚜껑을 시계방향으로 돌려서 끼웁니다.
(6) 채혈침 깊이 조정
- 채혈기의 깊이를 조정합니다.
- 숫자 또는 기호가 클수록 채혈 깊이가 깊어져 많은 양의 혈액을 얻을 수 있습니다.
(7) 손가락 마사지
- 채혈이 잘 되도록 손가락을 충분히 마사지한 후 채혈합니다.
- 손가락 측면을 찌르면 통증이 덜합니다. 열 손가락을 번갈아 가면서 검사합니다.
(8) 채혈 후 채혈침 제거
- 채혈 후에는 채혈침을 설명서에 따라 안전하게 제거하며, 빈 통에 모았다가 밀봉해 버립니다.
2) 혈당 측정하기
3) 자가혈당측정 결과 기록하기
당뇨수첩에는 혈당수치뿐만 아니라 혈당에 영향을 주는 식사, 운동, 약물, 기타 특이사항, 기분 상태 등을 자세히 기록합니다(그림. 자가혈당기록의 예). 당뇨관리 어플리케이션을 이용하면 혈당, 식사량, 운동량, 인슐린 종류와 주사 용량도 편리하게 입력해 기록을 남길 수 있습니다.
(1) 날짜와 요일을 기록합니다.
(2) 혈당수치를 기록합니다.
(3) 약/인슐린을 기록합니다.
- 약 복용 유무와 인슐린 주사 시에는 주사 시간, 인슐린 종류와 용량을 기록합니다.
(4) 식사 종류와 식사량을 기록합니다.
- 탄수화물이 함유된 곡류군(밥, 감자, 고구마, 빵 등)과 과일군, 우유군을 얼마나 먹었는지 자세히 기록합니다. 어육류군(고기, 생선, 두부 등)의 섭취량도 자세히 기록합니다. 술을 마신 경우에는 몇 잔을 마셨는지 기록합니다.
(5) 활동 또는 운동의 종류와 시간을 기록합니다. 예: 30분(산책).
(6) 특이사항을 기록합니다. 예: 감기, 설사, 스트레스, 생리, 수면 부족 등

4) 연속혈당측정장치(continuous glucose monitoring)
• 연속혈당측정장치는 세포 간질액의 포도당 농도를 측정해 혈당치와 혈당 추이를 실시간으로 알려주는 기기입니다.
• 현재의 혈당 상승 혹은 하락 등 혈당 그래프, 고혈당과 저혈당 알람, 혈당 변동 화살표 등을 확인해 혈당 조절에 어려움이 있는 경우에 활용할 수 있습니다.
• 연속혈당측정은 장치를 정확하게 사용하고 얻어진 정보를 혈당관리에 적절하게 적용하는 교육을 받은 경우에 효과적이므로 체계적인 교육이 필요합니다.
• 제1형 당뇨병 환자, 임신부는 저혈당 위험을 낮추기 위해 실시간 연속혈당측정장치 사용을 권장하며, 다회 인슐린 요법을 하는 제2형 당뇨병 성인도 사용을 고려합니다.
5. 혈당조절 목표
당뇨병 환자는 식전혈당 목표치, 식후혈당 목표치, 당화혈색소 목표치를 알아야 합니다. 자가혈당측정을 효과적인 자가관리 도구로 활용하려면 결과를 어떻게 해석해야 하는지 교육을 받아야 합니다.
1) 혈당조절 목표
• 혈당조절 목표는 환자의 나이, 당뇨병 유병 기간, 당뇨병 합병증의 진행 정도, 동반질환들, 저혈당 위험, 기대여명, 순응도 등에 따라 개별화합니다.
• 당뇨병 합병증을 예방하기 위한 혈당조절 목표치는 당화혈색소 6.5% 이내로 합니다.
• 자가혈당측정 시 공복혈당 목표는 80~130 mg/dL, 식후혈당 목표는 180 mg/dL 미만으로 하는 것이 좋습니다.
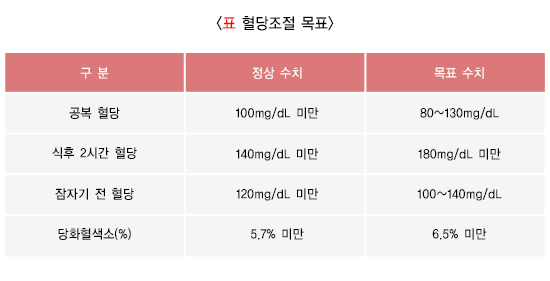
• 우리나라 당뇨병 환자 중 혈당조절 목표인 당화혈색소 6.5%를 달성하는 경우는 4명 중 1명으로 조절율은 25.1%입니다. 당뇨병 환자는 당화혈색소 목표치와 자신의 당화혈색소 수치를 알고 목표 범위 내로 관리합니다.
• 혈당조절의 평가는 당화혈색소를 기준으로, 식전과 식후 2시간 혈당을 함께 사용합니다.
• 식전혈당과 식후혈당의 차이를 살펴봅니다. 정상인의 식전혈당과 식후혈당 변동폭은 20~60 mg/dL입니다. 혈당 변동폭을 정상에 가깝게 유지합니다. 식후 고혈당은 혈관 내피세포의 기능에 악영향을 주고, 심혈관 질환의 위험도를 높일 수 있습니다.
2) 혈당조절 목표보다 높거나 낮은 경우 점검 사항
• 하루의 전반적인 혈당 패턴과 아침, 점심, 저녁의 혈당 패턴을 살펴봅니다.
• 저혈당의 원인, 증상 및 징후, 예방법, 대처법을 교육받고, 저혈당이 의심될 경우 혈당을 측정해 확인합니다.
• 저혈당, 공복 고혈당, 식후 고혈당의 원인을 살펴봅니다.
• 혈당수치가 목표범위 내로 유지되도록 계획을 세워 실천합니다.
3) 저혈당이 있을 때
(1) 저혈당 대처방법
- 저혈당 증상은 떨림, 식은 땀, 가슴 두근거림, 빈맥, 사지의 저린 느낌, 공복감, 불안감, 오심 등입니다. 이런 증상이 있으면 저혈당(혈장 포도당 농도 70 mg/dL 미만)인지 확인해야 합니다. 저혈당 무감지증에서는 증상이 없을 수도 있는 반면, 혈당이 평소에 높게 유지되던 환자는 저혈당 수준까지 떨어지지 않아도 저혈당 증상이 나타날 수 있습니다.
- 저혈당이 확인되면 의식이 있을 경우 15~20 g의 포도당을 섭취합니다.
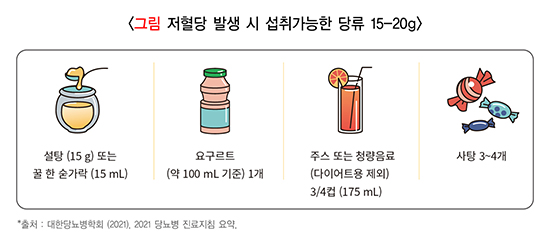
- 지방 함량이 높은 아이스크림, 도넛, 육류, 파이, 케이크, 치즈, 땅콩, 피자, 포테이토칩 등과 단백질 식품은 혈당이 빠르게 올라가는 것을 방해하므로 피합니다.
- 의식이 없거나 환자 스스로 대처할 수 없는 경우에는 음식을 먹이지 않고 10~25 g의 포도당을 1~3분에 걸쳐 정맥주사합니다.
(2) 저혈당의 원인을 점검합니다.
- 식사시간이 지연되었는가?
- 식사 시 탄수화물과 단백질 섭취량이 부족했는가?
- 빈속에 술을 마셨는가?
- 평소보다 운동이나 활동이 많았는가?
- 당뇨약 또는 인슐린 용량이 많았는가?
- 저혈당 증상은 어떻게 나타났는가?
- 저혈당이 하루 중 어느 시간대에 발생하는가?
(3) 저혈당 치료 15분 후 혈당을 다시 검사합니다. 정상 수준으로 회복되지 않는다면, 포도당 섭취를 반복합니다.
4) 고혈당이 있을 때
• 고혈당의 원인을 점검합니다.
• 식후혈당이 높은 경우에는 탄수화물이 함유된 곡류군(밥, 감자, 고구마, 빵 등)과 과일군, 우유군을 권장량보다 과식했는지 점검합니다. 탄수화물은 섭취 후 2~3시간 안에 소화되어 식후혈당을 올립니다.
• 식전혈당이 높은 경우에는 단백질이 함유된 어육류군(고기, 생선, 두부 등)을 과식했는지 점검합니다. 단백질은 천천히 소화 흡수되어 5~6시간 후의 다음 식전혈당을 올립니다.
• 평소보다 운동이나 활동이 부족했는가?
• 약물요법 또는 인슐린 주사를 처방대로 투여했는가?
• 신체적, 심리적 스트레스가 많았는가?
• 혈당을 올리는 약을 복용했는가? (스테로이드제, 면역억제제, 항암제, 결핵약 등)
• 고혈당 증상은 어떻게 나타났는가?
• 고혈당인 경우 자가혈당측정을 4시간마다 반복하며, 매 식전과 취침 전 혈당검사를 포함시킵니다.
• 고혈당이 지속되면 병원을 찾아야 합니다.
6. 자가혈당측정 시 주의사항
1) 자가혈당측정기 오류 점검
• 자가혈당측정이 안 되는 경우에는 오류의 원인을 점검해 정확하게 혈당을 측정합니다.
• 자가혈당측정기는 혈당 100 mg/dL 이상에서는 95%의 결과가 ±15% 범위 내에, 혈당 100 mg/dL 미만에서는 결과의 95%가 ±15 mg/dL의 범위에 들어야 합니다. 자가혈당측정기의 정확도를 유지하기 위해 1년에 1회 이상 검사실에서 측정한 혈당치와 비교해 측정값이 오차 범위 내로 유지되도록 합니다. 당화혈색소 수치와 자기혈당측정 결과의 차이가 클 때도 검사실에서 측정한 혈당치와 비교해야 합니다.
• 검사지가 40℃ 이상의 높은 온도나 높은 습도에 노출된 경우, 직사광선에 의해 변색된 경우에는 혈당 결과치의 오류가 발생할 수 있으므로 사용하지 말고 반드시 폐기해야 합니다. 검사지는 제조사의 지침에 따라 보관하며, 꺼낸 후 즉시 용기의 뚜껑을 닫고 직사광선을 피해 20~30℃의 실온에 둡니다.
• 유효기간이 지난 시험지 또는 통에 들어 있는 검사지는 개봉 후 3개월이 지나면 검사가 안 되거나 결과가 정확하지 않습니다. 혈당측정 전에 시험지의 유효기간을 확인합니다.
• 혈액량이 불충분하면 측정이 안 되거나 오류 표시가 나타납니다. 혈당측정기마다 검사지 삽입 방법, 혈액 주입 방법, 검사 소요 시간이 다르므로 사용설명서에 따라 검사합니다. 혈당측정기에 오류 표시가 나타나면 오류 사항을 점검합니다. 측정기에 건전지 표시가 나타나면 건전지를 교체합니다.
참고문헌
1.요양비의 의료급여기준 및 방법 제 7조 1항.
2.박석원, 김대중, 민경완, 박세현, 최경묵, 박이병, 등. (2007). 전국표본조사에 의한 우리나라 당뇨병 관리실태: 건강보험자료분석결과. 대한당뇨병학회, 31, 362-367.
3.대한당뇨병학회 (2016). 전문가가 추천하는 당뇨병의 이해와 관리.
4.대한당뇨병학회 (2018). 당뇨병학 교과서 제 5판.
5.대한당뇨병학회 (2019). 당뇨병 교육지침서 제 4판.
6.장학철, 박경수, 조영민, 임수, 문민경, 최성희 (2019). 당뇨병 관리의 길잡이 (제3판). 범문에듀케이션.
7.대한당뇨병학회 (2020). Diabetes fact sheet in Korea. 2020.
8.대한당뇨병학회 (2021). 2021 당뇨병 진료지침 제 7판.
9.대한당뇨병학회 (2021). 2021 당뇨병 진료지침 요약.
10.대한의학회 (2022). 일차 의료용 근거기반 당뇨병 임상진료지침.
1.American Diabetes Association (2022). Standards of Medical Care in Diabetes. Diabetes Care 42(Supplement 1): S139-S147.
2.American Diabetes Association. 2.(2022). Classification and Diagnosis of Diabetes: Standards of Medical Care in Diabetes 2022, Diabetes Care 20, 45(Suppl. 1):S17-S38
3.American Diabetes Association. 6.(2022). Glycemic Targets: Standards of Medical Care in Diabetes 2022, Diabetes Care, 45(Suppl. 1):S83-S96
4.American Diabetes Association. 9. (2022). Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes. Diabetes Care, 45(Suppl. 1), S125-S143.
5.American Diabetes Association. (2003).Peripheral arterial disease in people with diabetes. Diabetes Care. 26:3333-41.
6.Anthonisen NR, Skeans MA, Wise RA, Manfreda J, Kanner RE, Connett JE (2005). Lung Health Study Research Group. The effects of a smoking cessation intervention on 14.5-year mortality: a randomized clinical trial. Ann Intern Med, 142:233-9.
7.Barnett AH, Krentz AJ, Strojek K, Sieradzki J, Azizi F, Embong M, Imamoglu S, Perusicov? J, Uliciansky V, Winkler G. (2008). The efficacy of self-monitoring of blood glucose in the management of patients with type 2 diabetes treated with a gliclazide modified release-based regimen. A multicentre, randomized, parallel-group, 6-month evaluation (DINAMIC 1 study). Diabetes Obes Metab,10:1239-47.
8.Belfort R, Harrison SA, Brown K, Darland C, Finch J, Hardies J, … (2006). A placebo-controlled trial of pioglitazone in subjects with nonalcoholic steatohepatitis. N Engl J Med. 355:2297-307.
9.Bergenstal R, Pearson J, Cembrowski GS, Bina D, Davidson J, List S. (2000). variables associated with inaccurate selfmonitoring of blood glucose: proposed guidelines to improve accuracy. Diabetes Educ, 26:981–989
10.Bosi E, Scavini M, Ceriello A, Cucinotta D, Tiengo A, Marino R, Bonizzoni E, Giorgino F.(2013).PRISMA Study Group. Intensive structured self-monitoring of blood glucose and glycemic control in noninsulin-treated type 2 diabetes: the PRISMA randomized trial. Diabetes Care,36:2887-94.
11.Callaghan BC, Little AA, Feldman EL, Hughes RA. (2012). Enhanced glucose control for preventing and treating diabetic neuropathy. Cochrane Database Syst Rev. 6:CD007543.
12.CDA(2013) Clinical Practice Guidelines. Can J Diabetes,;37(Suppl 1):S1-S212;
13.Chen L, Pei JH, Kuang J, Chen HM, Chen Z, Li ZW, Yang HZ. (2015). Effect of lifestyle intervention in patients with type 2 diabetes: a meta-analysis. Metabolism. 64(2):338-47.
14.Chew EY, Klein ML, Murphy RP, Remaley NA, Ferris FL (1995). 3rd Effects of aspirin on vitreous/preretinal hemorrhage in patients with diabetes mellitus. Early Treatment Diabetic Retinopathy Study report no. 20. Arch Ophthalmol, 113:52-5.
15.Cho MH, Lee K, Park SM, Chang J, Choi S, Kim K,… Kim SM. (2018). Effects of smoking habit change on all-cause mortality and cardiovascular diseases among patients with newly diagnosed diabetes in Korea. Sci Rep. 28;8(1):5316.
16.Colhoun HM, Betteridge DJ, Durrington PN, Hitman GA, Neil HA, Livingstone SJ, Thomason MJ, Mackness MI, Charlton-Menys V, Fuller JH; CARDS investigators. (2004). Primary prevention of cardiovascular disease with atorvastatin in type 2 diabetes in the Collaborative Atorvastatin Diabetes Study (CARDS): multicentre randomised placebo-controlled trial. Lancet. 364:685-696.
17.Dabelea D, Hanson RL, Lindsay RS, Pettitt DJ, Imperatore G, Gabir MM,… Knowler WC. (2000). Intrauterine exposure to diabetes conveys risks for type 2 diabetes and obesity: a study of discordant sibships. Diabetes. 49(12):2208-11.
18.Davidson,J.(2005).Strategies for improving glycemic control: effective use of glucose monitoring. Am J Med, 118 Suppl:S27-32.
19.Fisher L, Polonsky W, Parkin CG, Jelsovsky Z, Amstutz L, Wagner RS. (2011). The impact of blood glucose monitoring on depression and distress in insulin-na?ve patients with type 2 diabetes. Curr Med Res Opin ,27:Suppl 3:39-46.
20.Geiss LS, Li Y, Hora I, Albright A, Rolka D, Gregg EW. (2019). Resurgence of Diabetes-Related Nontraumatic Lower-Extremity Amputation in the Young and Middle-Aged Adult U.S. Population. Diabetes Care, 42:50-4.
21.Grundy SM, Cleeman JI, Merz CN, Brewer HB, Jr., Clark LT, Hunninghake DB, Pasternak RC, Smith SC, Jr., Stone NJ. (2004). Coordinating Committee of the National Cholesterol Education P. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel III Guidelines. Journal of the American College of Cardiology, 44:720-32.
22.Hernandez AF, Green JB, Janmohamed S, D'Agostino RB, Sr., Granger CB, Jones NP, … (2018). Albiglutide and cardiovascular outcomes in patients with type 2 diabetes and cardiovascular disease (Harmony Outcomes): a double-blind, randomised placebo-controlled trial. Lancet, 392:1519-29.
23. Holman RR, Bethel MA, Mentz RJ, Thompson VP, Lokhnygina Y, Buse JB, …(2017). Effects of Once-Weekly Exenatide on Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med,377:1228-39.
24. Holmes VA, Young IS, Patterson CC, Pearson DW, Walker JD, Maresh MJ, McCance DR; Diabetes and Pre-eclampsia InterventionTrial Study Group. (2011). Optimal glycemic control, pre-eclampsia, and gestational hypertension in womenwith type 1 diabetes in the diabetes and pre-eclampsia intervention trial. Diabetes Care. 34(8):1683-8.
25.Hu Y, Zong G, Liu G, Wang M, Rosner B, Pan A,… Sun Q. (2018). Smoking Cessation, Weight Change, Type 2 Diabetes, and Mortality. N Engl J Med. 16;379(7):623-632.
26.Bergenstal, R., Pearson, J., Cembrowski, G. S., Bina, D., Davidson, J., & List, S. (2000). Identifying variables associated with inaccurate self-monitoring of blood glucose: proposed guidelines to improve accuracy. Diabetes Educ, 26:981-9.
27.Jin DC, Yun SR, Lee SW, Han SW, Kim W, Park J, …(2018). Current characteristics of dialysis therapy in Korea: 2016 registry data focusing on diabetic patients. Kidney Res Clin Pract, 37:20-9.
28.Kang YM, Kim YJ, Park JY, Lee WJ, Jung CH. (2016). Mortality and causes of death in a national sample of type 2 diabetic patients in Korea from 2002 to 2013. Cardiovasc Diabetol, 15:131.
29.Karter AJ, Ackerson LM, Darbinian JA, D'Agostino RB Jr, Ferrara A, Liu J, Selby JV. (2001). Self-monitoring of blood glucose levels and glycemic control: the Northern California Kaiser Permanente Diabetes registry.Am J Med,111:1-9.
30.Kempf K, Kruse J, Martin S. (2010) ROSSO-in-praxi: a selfmonitoring of blood glucose-structured 12-week lifestyle intervention significantly improves glucometabolic control of patients with type 2 diabetes mellitus. Diabetes Technol Ther,12:547-53.
31.Kezerashvili A, Marzo K, De Leon J. (2012). Beta blocker use after acute myocardial infarction in the patient with normal systolic function: when is it "ok" to discontinue? Curr Cardiol Rev , 8:77-84.
32.Kim HJ, Lee S, Chun KH, Jeon JY, Han SJ, Kim DJ, … (2018). Metformin reduces the risk of cancer in patients with type 2 diabetes: An analysis based on the Korean National Diabetes Program Cohort. Medicine (Baltimore),97:e0036.
33.Kitabchi AE, Umpierrez GE, Miles JM, Fisher JN. (2009). Hyperglycemic crises in adult patients with diabetes. Diabetes Care, 32:1335-43.
34.Leiter LA, Ceriello A, Davidson JA, Hanefeld M, Monnier L, Owens DR, Tajima N, Tuomilehto J (2005). International Prandial Glucose Regulation Study Group. Postprandial glucose regulation: new data and new implications. Clin Ther.27 Suppl B:S42-56.
35.Lewis EJ, Hunsicker LG, Bain RP, Rohde RD. (1993). The effect of angiotensin-converting-enzyme inhibition on diabetic nephropathy. The Collaborative Study Group. N Engl J Med. 329:1456-62.
36.Lin X, Zhang X, Guo J, Roberts CK, McKenzie S, Wu WC,… Song Y. (2015). Effects of Exercise Training on Cardiorespiratory Fitness and Biomarkers of Cardiometabolic Health: A Systematic Review and Meta-Analysis of RandomizedControlled Trials. J Am Heart Assoc. 26;4(7).
37.Mann JFE, Orsted DD, Brown-Frandsen K, Marso SP, Poulter NR, Rasmussen S, … (2017). Liraglutide and Renal Outcomes in Type 2 Diabetes. N Engl J Med, 377:839-48.
38.Marso SP, Bain SC, Consoli A, Eliaschewitz FG, Jodar E, Leiter LA, …(2016). Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med, 375:1834-44.
39.Marso SP, Daniels GH, Brown-Frandsen K, Kristensen P, Mann JF, Nauck MA, …(2016). Liraglutide and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med. 75:311-22.
40.Muhlestein JB, Lapp? DL, Lima JA, Rosen BD, May HT, Knight S, Bluemke DA, Towner SR, Le V, Bair TL, Vavere AL, Anderson JL. (2014). Effect of screening for coronary artery disease using CT angiography on mortality and cardiac events in high-risk patients with diabetes: the FACTOR-64 randomized clinical trial. JAMA, 312:2234-43.
41.Murata GH, Shah JH, Hoffman RM, Wendel CS, Adam KD, Solvas PA, Bokhari SU, Duckworth WC,(2003). Diabetes Outcomes in Veterans Study (DOVES). Intensified blood glucose monitoring improves glycemic control in stable, insulin-treated veterans with type 2 diabetes: the Diabetes Outcomes in Veterans Study (DOVES). Diabetes Care, 26:1759-63.
42.Nathan DM, Davidson MB, DeFronzo RA, Heine RJ, Henry RR, Pratley R, Zinman B; American Diabetes Association (2007). Impaired fasting glucose and impaired glucose tolerance: implications for care. Diabetes Care, 30(3):753-9.
43.Neal B, Perkovic V, Mahaffey KW, de Zeeuw D, Fulcher G, Erondu N, …(2017). Canagliflozin and Cardiovascular and Renal Events in Type 2 Diabetes. N Engl J Med, 377:644-57.
44.Ohn JH, Kwak SH, Cho YM, Lim S, Jang HC, Park KS,…(2016). 10-year trajectory of beta-cell function and insulin sensitivity in the development of type 2 diabetes: a community-based prospective cohort study. Lancet Diabetes Endocrinol, 4:27-34.
45.Pan A, Wang Y, Talaei M, Hu FB. (2015).Relation of Smoking With Total Mortality and Cardiovascular Events Among Patients With Diabetes Mellitus: A Meta-Analysis and Systematic Review. Circulation. 10;132(19):1795-804.
46.Pan XR, Li GW, Hu YH, Wang JX, Yang WY, An ZX,… Howard BV. (1997). Effects of diet and exercise in preventing NIDDM in people with impaired glucosetolerance. The Da Qing IGT and Diabetes Study. Diabetes Care. 20(4 ):537-44
47.Parving HH, Lehnert H, Brochner-Mortensen J, Gomis R, Andersen S, Arner P; Irbesartan in Patients with Type 2 Diabetes and Microalbuminuria Study Group. (2001). The effect of irbesartan on the development of diabetic nephropathy in patients with type 2 diabetes. N Engl J Med, 345:870-8.
48.Polonsky WH, Fisher L, Schikman CH, Hinnen DA, Parkin CG, Jelsovsky Z, Petersen B, Schweitzer M, Wagner RS. (2011). Structured self-monitoring of blood glucose significantly reduces A1C levels in poorly controlled, noninsulin-treated type 2 diabetes: results from the Structured Testing Program study. Diabetes Care,34:262-7.
49.Roberts MD, Slover RH, Chase HP. (2001). Diabetic ketoacidosis with intracerebral complications. Pediatr Diabetes, 2 :109-14.
50.Rohlfing C, Wiedmeyer HM, Little R, Grotz VL, Tennill A, England J, et al. Biological variation of glycohemoglobin. Clin Chem 2002;48:1116-8.
51.Sacks FM, Svetkey LP, Vollmer WM, Appel LJ, Bray GA, Harsha D, Obarzanek E, Conlin PR, Miller ER 3rd, Simons-Morton DG, Karanja N, Lin PH (2001). DASH-Sodium Collaborative Research Group. Effects on blood pressure of reduced dietary sodium and the Dietary Approaches to Stop Hypertension (DASH) diet. DASH-Sodium Collaborative Research Group. N Engl J Med, 344:3-10
52.Sadosky A, Schaefer C, Mann R, Bergstrom F, Baik R, Parsons B, Nalamachu S, Nieshoff E, Stacey BR, Anschel A, Tuchman M. (2013). Burden of illness associated with painful diabetic peripheral neuropathy among adults seeking treatment in the US: results from a retrospective chart review and cross- sectional survey. Diabetes Metab Syndr Obes, 6:79-92.
53.Shin JY, Roh SG, Sharaf B, Lee NH. (2017). Risk of major limb amputation in diabetic foot ulcer and accompanying disease: A meta-analysis. J Plast Reconstr Aesthet Surg, 70:1681-8
54.Sigal RJ, Kenny GP, Wasserman DH, Castaneda-Sceppa C, White RD. (2006). Physical activity/ exercise and type 2 diabetes: a consensus statement from the American Diabetes Association. Diabetes Care 29(6):1433-8.
55.Tuomilehto J, Lindstr?m J, Eriksson JG, Valle TT, H?m?l?inen H, Ilanne-Parikka P,… Uusitupa M; Finnish Diabetes Prevention Study Group (2001). Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med. 344(18):1343-50.
56.UK Prospective Diabetes Study (UKPDS) Group. (1998). Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). Lancet, 352:854-65.
57.UK Prospective Diabetes Study (UKPDS) Group. (1995). Overview of 6 years' therapy of type II diabetes: a progressive disease (UKPDS 16). Diabetes. 44 :1249-58
58.Wanner C, Inzucchi SE, Lachin JM, Fitchett D, von Eynatten M, Mattheus M,… (2016). Empagliflozin and Progression of Kidney Disease in Type 2 Diabetes. N Engl J Med, 375:323-34.
59.Welschen LM, Bloemendal E, Nijpels G, Dekker JM, Heine RJ, Stalman WA, et al.(2005). Self-monitoring of blood glucose in patients with type 2 diabetes who are not using insulin: a systematic review. Diabetes Care,28:1510-7.
60.Williamson DF1, Thompson TJ, Thun M, Flanders D, Pamuk E, Byers T. (2000). Intentional weight loss and mortality among overweight individuals with diabetes. Diabetes Care. 23(10):1499-504.
61.Wiviott SD, Raz I, Bonaca MP, Mosenzon O, Kato ET, Cahn A, …(2019). Dapagliflozin and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med, 380:347-57.
62.Zhang X, Gregg EW, Williamson DF, Barker LE, Thomas W, Bullard KM,… Albright AL. (2010). A1C level and future risk of diabetes: a systematic review. Diabetes Care. 33(7):1665-73.
63.Zinman B, Wanner C, Lachin JM, Fitchett D, Bluhmki E, Hantel S,…(2015). Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med, 373:2117.
